Noktaları bağlamak
Çok multipl miyelom (SMM), multipl miyelomun (MM) bir öncüsüdür ve belirsiz anlamlı en eski öncü monoklonal gammopatiden (MGU'lar) klonal plazma hücresi proliferasyonunun daha ileri bir aşamasını temsil eder. SMM, 40 yaşın üzerindeki nüfusun% 0.5'inde mevcuttur, ancak enfeksiyon riski MM'de iyi belgelenirken ve MGU'larda da gözlemlenirken, daha önce SMM'de araştırılmamıştır.
SMM'nin hızlı gelişmesi için – erken müdahaleye bakan denemeler de dahil olmak üzere – bu eksik parça kritikti. Hem klinik kararlara hem de hasta danışmanlığına rehberlik etmek için SMM'nin doğal öyküsünü, özellikle temel enfeksiyon riskini daha iyi anlamamız gerekiyordu.
Nasıl yaklaştık:
İzlanda ekranlarından veriler, 40 yaşın üzerindeki 75.000'den fazla İzlandalı bireyin tarandığı büyük bir popülasyon temelli çalışma olan Multipl Miyelom (ISTOPMM) çalışmasını tedavi eder veya önler. Bu bize SMM tanısı alan bireyleri tarama yoluyla incelemek için nadir bir fırsat verdi – sadece klinik şüphe nedeniyle hematoloji kliniklerine atıfta bulunanlar değil. Bu, daha az seçim yanlılığı ve SMM'nin genel popülasyonda neye benzediğinin daha temsili bir resmi anlamına geliyordu.
SMM teşhisi konan bireyleri dahil ettik ve bunları iki grupla karşılaştırdık:
- Aynı tarama yoluyla mgus teşhisi konan bireyler
- Tarama sırasında mgus veya SMM olmayan bireyler
Daha sonra, kapsamlı ulusal sağlık kayıtları kullanarak, enfeksiyon geçmişini-hem teşhis edilen enfeksiyonlar (ICD-10 kodları kullanarak) ve enfeksiyonları tedavi etmek için reçete edilen antimikrobiyal ilaçları (ATC kodlarını kullanarak) inceledik.
Ne bulduk:
Sonuçlar açıktı: SMM'li bireylerin hem MGU'lu bireylere (HR 1.36) hem de MGU'lu bireylere (1.37) (Şekil) kıyasla enfeksiyon riski önemli ölçüde daha yüksekti. Ayrıca, SMM'li bireylerin önemli ölçüde daha fazla antibakteriyel reçeteler (HR 1.24) aldıklarını ve potansiyel olarak daha büyük bir bakteriyel bulaşıcı yük önerdiğini bulduk.
Her ne kadar bu beklenen gibi görünse de – SMM'nin daha gelişmiş bir hastalık aşamasını temsil ettiği yönünde – daha önce gösterilmemiştir. Önemli olarak, bu bulgular, Mayo Clinic'in 2/20/20 modeline göre, incelenen SMM kohortunun öncelikle düşük risk olarak sınıflandırılan bireylerden (%76) oluştuğu taranan bir popülasyondan geldi. Birlikte ele alındığında, bu, mütevazı bir hastalık yükü olan bireylerde bile, artan enfeksiyon duyarlılığının hala önemli olduğunu göstermektedir.
Enfeksiyon paterni, solunum yolu enfeksiyonları en baskın enfeksiyon tipi olan tüm gruplarda benzerdi. Ancak SMM'li bireyler, genel olarak daha büyük bir bulaşıcı yüke işaret eden daha fazla sayıda enfeksiyon yaşadı.
Daha derin kazdığımızda, immünoparezin (yani normal immünoglobulin seviyelerinin baskılanmasının) SMM'de (%46) MGU'lu (%22) bireylere (%22) (%9.5) kıyasla daha yaygın olduğunu ve bağışıklık fonksiyonunda kademeli bir düşüşle daha ileri bir hastalık aşamasını yansıttığını bulduk. İmmünoparez için ayarlanırken enfeksiyon riski tahminleri azaldı, bu da immünoparezin SMM'deki enfeksiyonlara karşı artan duyarlılığı artıran mekanizmalardan biri olabileceğini düşündürmektedir.
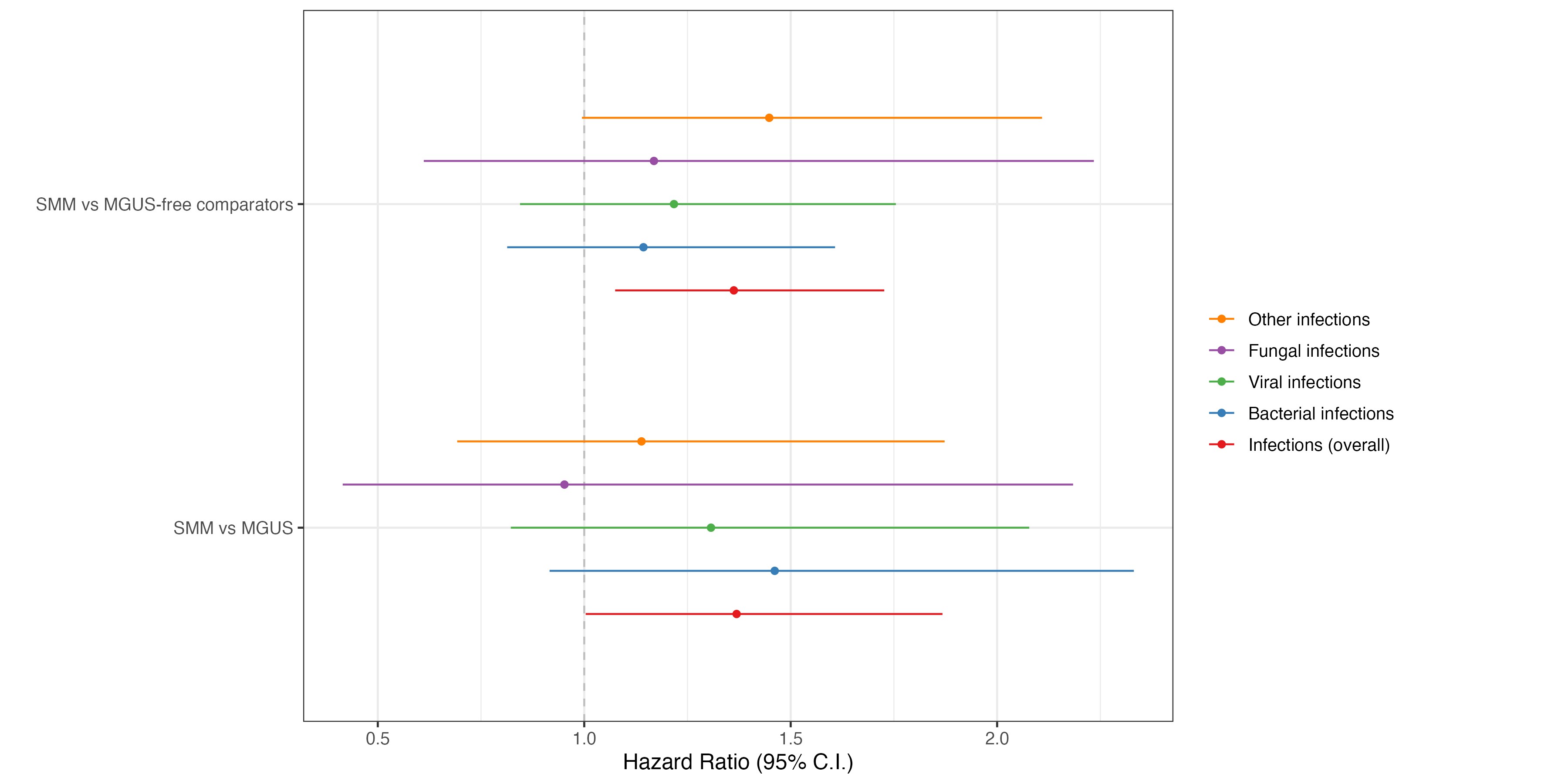
Şekil 1: İlk zaman enfeksiyon analizi. SMM'li bireylerde MGUS içermeyen karşılaştırıcılara (üst) kıyasla ICD kodları tarafından tanımlanan enfeksiyon alt gruplarının% 95 güven aralığı (CI) ile tehlike oranlarının (HRS) orman grafiği ve MGU'lu (alt) bireyler.
Ne anlama geliyor:
Bildiğimiz kadarıyla, bu “asemptomatik” durum hakkında nasıl düşündüğümüze yeni bir katman ekleyen SMM'de özellikle enfeksiyon riskini tanımlayan ilk çalışmadır.
Semptomların yokluğunda bile, SMM'li bireylerin biyolojik olarak düşündüğümüzden daha savunmasız olabileceğini göstermektedir. Önceden var olan enfeksiyon riskini hesaba katmak, özellikle daha fazla klinik çalışma, yüksek riskli SMM'de erken tedaviyi araştırırken, tedaviyle ilişkili immünosupresyona yol açabilir ve enfeksiyon riskini artırabilir.
Bununla birlikte, enfeksiyonların şiddetini değerlendirmedik, bu nedenle SMM'nin klinik tedavisinde herhangi bir önlem alınması gerekip gerekmediği belirsizdir. Bu, altta yatan mekanizmaların daha iyi anlaşılmasını sağlamak ve daha yakın izleme ve önleyici bakımdan yararlanacak hastaları tanımlamaya yardımcı olmak için gelecekteki çalışmalarda daha fazla araştırılması gereken bir şeydir.
Gelecek Talimatlar
SMM'deki artan enfeksiyon riskini kabul etmek sadece klinik karar alma temelini güçlendirmekle kalmaz, aynı zamanda sonuçta hasta bakımını iyileştirmeye de yol açar. Aynı zamanda, bulgularımız gelecekteki araştırmalar için önemli sorular ortaya koymaktadır:
- SMM'li bazı hastalar için antibiyotik, immünoglobulinler veya spesifik aşılar profilaktik uygulamasını dikkate almalı mıyız?
- SMM'li bireyler daha sık enfeksiyon yaşayan bireyler de MM'ye ilerleme riski daha yüksek mi?
- Sonuç olarak, enfeksiyon eğilimi SMM risk sınıflandırma modellerine dahil edilmeli mi?
Bu soruları inceleyerek, gelecekteki çalışmalar burada atılan zemin üzerine kurulabilir, sonuçta risk değerlendirmesini geliştirebilir, önleyici stratejileri yönlendirebilir ve SMM'li hastalar için bakım kalitesini artırabilir.
Bir yanıt yazın